Aさんは、45歳の女性です。15歳の頃に一度、B大学病院で側湾症の手術を受けたことがありました(胸椎11番〜腰椎3番)。その後、経過は良好でしたが、30歳頃から腰痛に悩まされるようになり、こんどは、脊椎専門のC病院で、腰椎2番から5番の腰椎後方固定術、同3番から5番の椎弓切開術を受けることになりました。
術後14日目から呼吸苦があり、SpO2は90%前半、120回/分の頻脈でした。C病院では、この呼吸困難を気管支喘息によるものと考え、気管支拡張剤メプチンを処方しています。
翌日は、呼吸が荒く、120〜130回/分の頻脈が続きました。
さらにその翌日、Aさんは早朝から呼吸苦を訴え、SpO2も90%に満たない状態で、酸素投与が開始されました。酸素投与下でSpO290%半ばで推移していた19時頃、排便後に呼吸困難が増悪し、酸素を増量してもSpO2が上昇しなくなりました。
19時30分に心肺停止、21時32分に死亡確認。
死亡診断書には、死亡原因は呼吸不全、その原因は気管支喘息と記載されています。
Aさんに気管支喘息の既往はありませんでした。
確かに、カルテには「風邪を引くと喘息様の症状が出現する」というAさんの言葉が記載されています。しかし、Aさんが風邪を引いていたような徴候もありません。
むしろ、死亡2日前からのAさんの症状の推移、及び脊椎側湾症に対する腰椎後方固定術、椎弓切除術の術後であったこと、AさんがBMI34を超える体型であったことを考え併せれば、Aさんの死亡原因として最も可能性が高いのは、急性肺血栓塞栓症ではなかったかと思われます。
急性肺血栓塞栓症は、静脈、心臓内で形成された血栓が遊離して、急激に肺血管を閉塞することによって生じる疾患です。その塞栓源の90%以上は、下肢あるいは骨盤内の深部静脈血栓であり、起立、歩行、排便など下肢の筋肉が収縮し、筋肉ポンプの作用により静脈還流量が増加することで、血栓が遊離し発症することが推測されています。
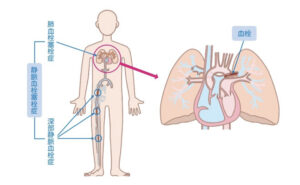
最も高頻度に認められる症状は呼吸困難であり、他に説明ができない呼吸困難、突然の呼吸困難で、危険因子がある場合には急性肺血栓塞栓症を鑑別診断に挙げる必要があります。
危険因子としては、肥満、全身麻酔、各種手術、薬物などが挙げられています。脊椎手術は、中等度のリスクであり、術後1ヶ月以内であればリスク因子と評価されます。
急性肺血栓塞栓症を疑った場合のスクリーニング検査としては、動脈血ガス分析が有用で、低酸素血症、低二酸化炭素血症、呼吸性アルカローシスが特徴的な所見です。また、Dダイマーの測定、心電図検査、経胸壁心エコー検査なども有用とされます。
急性肺血栓塞栓症の治療は、呼吸不全に対する急性期の治療と、血栓源である深部静脈血栓からの急性肺血栓塞栓症の再発予防のための治療に分かれます。前者は、酸素投与、人工呼吸による呼吸管理、カテコラミンによる血圧の維持等であり、後者は抗凝固療法ならびに血栓溶解療法ということになります。
Aさんの当初の呼吸困難は、下肢あるいは骨盤内に形成されていた深部静脈血栓が、徐々に肺動脈に流入することにより肺血栓塞栓症の症状を出現させていたものであり、最後に大きな血栓が飛んで肺動脈を閉塞させ、容態を急変させたものと考えられます。
他に説明のできない呼吸困難及び頻脈といった症状、脊椎手術から約2週間という経過などから肺血栓塞栓症を疑い、動脈血ガス分析などの必要な検査を実施すれば、適切に診断でき、抗凝固療法あるいは血栓溶解療法によって、最終的な容態急変を避けることが可能だったのではないでしょうか。
B病院の主な反論は、手術から約2週間が経過し、離床して独歩可能な状況で退院も予定されている時期での肺血栓塞栓症の発症は予測不能というものでした。
しかし、周術期の肺血栓塞栓症の発症時期を調査した研究によれば、約4分の1は、術後8日目以降に発症しています。もちろん、術後2〜3日目に比較すればリスクは低減していると思われますが、やはり脊椎手術から1ヶ月以内という状況はリスク因子と考えるべきなのだと思います。
本件は、病理解剖がなされていないため死亡原因が確定していないことや、過失がなかった場合の結果回避可能性に一定の限界があると考えられたことから、一般的な死亡慰謝料の半額程度の和解金で解決しています。
